Ghép gan không chỉ là một kỹ thuật ngoại khoa phức tạp mà còn là cơ hội tái sinh duy nhất cho trẻ em mắc suy gan giai đoạn cuối hoặc rối loạn chuyển hóa bẩm sinh. Việc thấu hiểu sự khác biệt giữa các trung tâm y tế toàn cầu và quy trình chăm sóc hậu phẫu là chìa khóa để tối ưu hóa tỷ lệ sống sót trên 10 năm cho bệnh nhi. Bài viết cung cấp cái nhìn thực chứng về lộ trình điều trị, rủi ro y khoa và hỗ trợ công nghệ trong việc cá nhân hóa phẫu thuật.
TÓM TẮT NHANH
-
Chỉ định chính: Hẹp đường mật bẩm sinh (Biliary Atresia) là nguyên nhân phổ biến nhất dẫn đến ghép gan ở trẻ em.
-
Kỹ thuật ưu việt: Ghép gan từ người hiến sống (LDLT) cho phép tái tạo gan hoàn toàn ở cả người cho và người nhận trong vài tuần.
-
Tỷ lệ sống sót: Bệnh viện Asan (Hàn Quốc) dẫn đầu thế giới với tỷ lệ sống sót 10 năm đạt 99%.
-
Chi phí: Dao động từ $25,000 (Ấn Độ) đến hơn $500,000 (Mỹ), tùy thuộc vào hệ thống y tế và tình trạng bệnh lý.
-
Hậu phẫu: Yêu cầu dùng thuốc ức chế miễn dịch trọn đời để ngăn ngừa phản ứng đào thải mảnh ghép.
Bản chất của ghép gan từ người hiến sống (LDLT)
Khác với ghép gan từ người cho chết não, ghép gan từ người hiến sống (Living Donor Liver Transplantation - LDLT) là một cuộc cách mạng trong nhi khoa. Khi một phần gan (thường là phân thùy gan trái) được lấy từ người thân (cha, mẹ hoặc người có quan hệ huyết thống 3 đời), phần gan còn lại ở người hiến và phần gan mới ở người nhận sẽ tự động tăng trưởng để đạt kích thước bình thường chỉ trong vòng vài tuần.
Ghép gan từ người hiến sống là một cuộc cách mạng y khoa
Cơ chế này giúp giải quyết bài toán khan hiếm tạng ghép và cho phép chủ động thời điểm phẫu thuật trước khi tình trạng của trẻ trở nên quá xấu. Tại Kamakura Japon, công cụ Tư vấn AI được tích hợp để phân tích các chỉ số sinh hóa và dữ liệu bệnh lý, giúp dự báo khả năng tương thích và lập kế hoạch lộ trình cá nhân hóa cho từng ca bệnh.
Tại sao trẻ em cần thực hiện ghép gan?
Hầu hết các ca ghép gan nhi khoa bắt nguồn từ các bệnh lý bẩm sinh hoặc rối loạn chuyển hóa, bao gồm:
-
Hẹp đường mật bẩm sinh: Tình trạng tắc nghẽn ống mật khiến mật tích tụ gây xơ gan nghiêm trọng.
-
Suy gan cấp tính: Do nhiễm độc thuốc (như acetaminophen) hoặc viêm gan tự miễn.
-
U gan và các bệnh di truyền: Hội chứng Alagille, rối loạn ứ mật, hoặc thiếu hụt Alpha-1 antitrypsin.
-
Bệnh Hemochromatosis: Sự tích tụ sắt quá mức gây tổn thương nhu mô gan.
Phân tích mạng lưới các trung tâm ghép gan hàng đầu thế giới
Lựa chọn địa điểm ghép gan quyết định trực tiếp đến chi phí và tiên lượng sống dài hạn.
|
Quốc gia |
Trung tâm tiêu biểu |
Tỷ lệ sống sót (5-10 năm) |
Chi phí ước tính |
|---|---|---|---|
|
Hàn Quốc |
Bệnh viện Asan (AMC) |
~98% |
$150,000 - $250,000* |
|
Đài Loan |
Bệnh viện Chang Gung |
~91.2% |
Từ $80,000 |
|
Ấn Độ |
Các trung tâm top đầu |
~78% |
$25,000 - $30,000 |
|
Hoa Kỳ |
Mayo Clinic |
~77% |
$350,000 - $500,000 |
Hàn Quốc (Bệnh viện Asan) hiện được xem là "tiêu chuẩn vàng" toàn cầu. Với hơn 150 ca ghép gan nhi khoa thành công và kỹ thuật ghép không tương thích nhóm máu (ABO-incompatible), Asan đạt tỷ lệ sống sót gần như tuyệt đối, vượt xa các trung tâm tại Mỹ và châu Âu.
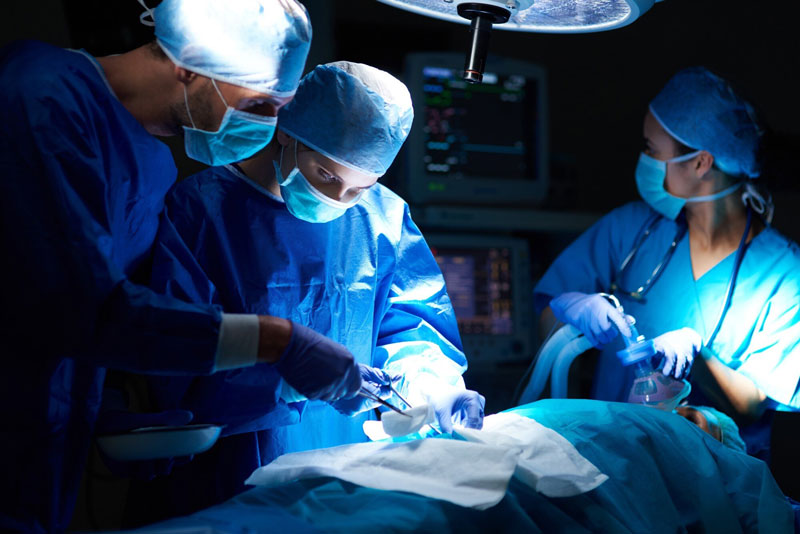
Tiên lượng sống dài hạn và chi phí ghép gan sẽ tùy thuộc vào địa điểm thực hiện
Ấn Độ lại là lựa chọn tối ưu về mặt kinh tế. Với mức chi phí thấp hơn cả các bệnh viện công tại Việt Nam (vốn dao động từ 2-3 tỷ VNĐ), Ấn Độ cung cấp chất lượng y tế vượt trội so với khu vực Đông Nam Á và sự linh hoạt trong các thủ tục pháp lý cho người hiến tạng.
Rủi ro y khoa và quản lý biến chứng hậu phẫu
Phẫu thuật ghép gan là một hành trình dài hạn hơn là một đích đến tức thời. Các biến chứng tiềm ẩn bao gồm:
-
Thải ghép (Rejection): Hệ miễn dịch của trẻ nhận diện gan mới là vật thể lạ. Đây là phản ứng sinh học bình thường và được kiểm soát bằng thuốc ức chế miễn dịch.
-
Nhiễm trùng: Do sử dụng thuốc ức chế miễn dịch, trẻ dễ mắc các loại virus như CMV, EBV hoặc bệnh tưa miệng trong những tháng đầu.
-
Biến chứng mạch máu và đường mật: Rò rỉ mật hoặc tắc nghẽn mạch máu đến gan mới.
Tại các trung tâm quốc tế, đội ngũ đa ngành bao gồm bác sĩ gan nhi, chuyên gia bệnh truyền nhiễm, dinh dưỡng và tâm lý sẽ phối hợp chặt chẽ. Sau khi xuất viện, bệnh nhi cần ở lại gần bệnh viện 2-4 tuần để theo dõi sát sao trước khi chuyển giao về cơ sở y tế tại địa phương.
Lộ trình chăm sóc trọn đời
Trẻ sau ghép gan cần được theo dõi định kỳ để điều chỉnh liều lượng thuốc theo sự phát triển của cơ thể. Khi đến tuổi trưởng thành, bệnh nhân sẽ được chuyển giao sang chuyên khoa gan người lớn. Sự hỗ trợ của Công cụ tư vấn AI tại Kamakura Japon đóng vai trò quan trọng trong việc lưu trữ dữ liệu y tế số hóa, giúp bác sĩ điều phối cập nhật nhanh chóng tình trạng sức khỏe của trẻ cho ekip phẫu thuật tại nước ngoài bất cứ lúc nào.

Trẻ sau ghép gan cần được theo dõi định kỳ theo sự phát triển của cơ thể
Kết luận
Ghép gan cho trẻ em là một kỹ thuật đỉnh cao giúp trao cho trẻ một cuộc đời mới. Tuy nhiên, sự thành công không chỉ nằm ở bàn tay của bác sĩ phẫu thuật mà còn ở sự lựa chọn đúng đắn về trung tâm y tế và sự tuân thủ lộ trình hậu phẫu. Với sự phát triển của y tế quốc tế và các mạng lưới điều phối như Kamakura Japon, cơ hội tiếp cận với y học hàng đầu thế giới như Hàn Quốc hay Ấn Độ đang khả thi hơn bao giờ hết với gia đình bệnh nhi Việt Nam.
LƯU Ý Y KHOA: Nội dung này mang tính chất thông tin chuyên khảo. Mọi quyết định về can thiệp ngoại khoa cần được đánh giá trực tiếp bởi hội đồng chuyên môn tại các trung tâm cấy ghép được cấp phép.
CƠ SỞ KHOA HỌC VÀ PHÁP LÝ:
-
Dữ liệu tỷ lệ sống sót dựa trên báo cáo thường niên của Bệnh viện Asan (AMC) và U.S. News & World Report.
-
Quy định về người hiến tạng sống tuân thủ pháp luật quốc tế và luật tạng ghép tại quốc gia sở tại (Hàn Quốc, Đài Loan, Ấn Độ).
-
Các danh mục chi phí mang tính tham khảo tại thời điểm năm 2026.




